麻疹ワクチン接種指針
平成14 年度厚生科学研究 新興・再興感染症研究事業
(公募課題番号:13100501)
成人麻疹の実態把握と今後の麻疹対策の方向性に関する研究
主任研究者:高山 直秀
分担研究者: 奥野 良信
研究協力者:砂川富正、藤井史敏、藤岡雅司、安井良則
第2部:日本における効果的な麻疹ワクチン接種の実際
2.1 麻疹ワクチン接種の効果と副反応
2.1.1 麻疹ワクチンの効果
麻疹ワクチンの免疫獲得率は高く、ワクチン効果(Vaccine effectiveness)は95%以上と言われている。最近の調査結果1)でも、このワクチン効果並びにワクチン接種者における麻疹抗体保有状況は概ね維持されている。麻疹ワクチンを接種することにより、4 週間以上を経て免疫が獲得され95%以上の接種者に抗体が得られる2)。一方、麻疹に対する特異的な治療法は存在しないので、ワクチン接種による個人での感染・発病予防や集団での流行阻止が極めて重要となってくる。
2.1.2 麻疹ワクチンの副反応
麻疹ワクチンに対する一般的な認識は、「効果(免疫獲得率)は高いが、接種後の過敏反応や発熱などには注意すべき」といったものであった。また、国内外から関連はないと指摘されている3)にも関わらず、卵アレルギーと麻疹ワクチン接種後のアレルギー反応の関係を懸念する声もまだ根強く残っている。このことが、地域での麻疹ワクチン未接種者の蓄積の一因となっている可能性がある。
麻疹ワクチンの副反応として代表的なものを以下に示す4)。
・発熱:10〜20%(主に接種後7〜10 日)
・発疹:5〜10%(接種後7〜10 日)
・局所反応:2.9%(接種直後〜3 日)
・蕁麻疹:2.8%(接種直後〜1 日)
・痙攣:0.34%(このうち90.5%は発熱を伴う痙攣)
・SSPE(亜急性硬化性全脳炎):0.5〜1/100 万
平成6 年の予防接種法改正に伴って実施されることになった予防接種後副反応報告では平成7〜12 年度の6 年間に総計618 件の報告があった。報告頻度が高いものとしては発熱、発疹、およびアナフィラキシーや蕁麻疹等の即時型全身反応であるが、脳炎・脳症の報告も平成8、9 年度にそれぞれ1 例報告されている。ただし、これら副反応報告はワクチンとの因果関係がすべてにおいて直接証明されているわけではない。また、平成10 年度以降の年間報告数は平成7〜9 年度報告数の半数以下となっており、特に予防接種後3 日以内に発生する即時型の反応を中心とした副反応報告は大幅に減少している5)。平成8〜10 年にかけて、ワクチンからゼラチンが除去されるか、あるいは低アレルゲン性ゼラチンへ変更するなどの改良が行われており、予防接種後副反応報告数の減少はこの影響が現れているものと推察される。そして平成14 年以降、日本国内で生産される全ての麻疹ワクチンからゼラチンは除去された。
麻疹ワクチンの利点は、ワクチンを接種した子どもの95%以上で麻疹抗体の産生が認められ、その後長期間にわたって麻疹の発症を免れることである。以下に、自然麻疹に罹患した場合の症状・合併症と、麻疹ワクチン接種後の主な副反応との対比表をあげておく6)。麻疹ワクチン接種にあたっては、実際に麻疹に罹患した場合と比べて、接種後にみられることのある発熱などの反応は極めて軽微であるということを保護者やあるいは本人に納得してもらい、副反応を恐れてワクチン接種を避けることは賢明な選択ではないことを理解してもらうべきである7)。
表1.自然麻疹の症状・合併症と麻疹ワクチンの副反応(中山の報告を一部改変)
| 症状 | 自然麻疹症状・合併症 | 麻疹ワクチン接種後副反応 |
| 発熱率 | 100% | 10-20% |
| 発熱の程度 | 38.5−41℃ | 37.5−38.5℃ |
| 発熱期間 | 5-7日間 | 1-2日間 |
| 脳炎・脳症発生率 | 1/1000程度 | 0.3/100万程度 |
| 亜急性硬化性全脳炎(SSPE)発生率 | 8.5/100万 | <1/100万 |
2.2 麻疹ワクチン接種方法の実際
2.2.1 ワクチンの接種時期
現行の予防接種法に基づく麻疹ワクチン定期接種は生後12〜90 か月未満を対象年齢とする1 回接種で、標準的な接種期間としては生後12〜15 か月が掲げられている。すなわち、麻疹罹患者は1 歳で最も多いという現在の日本国内の流行状況下では、ワクチン接種の機会を失してしまうことのないよう、生後12 か月に達したらできるだけ早く、遅くとも生後15 か月までに確実に接種を済ますことが強く推奨される。ワクチン接種後の免疫獲得率の問題や安全性を考慮すると、麻疹ワクチン接種時期は月齢12か月の時点での接種が適切である。しかし麻疹の伝播力を考慮すれば、地域や集団での麻疹流行時や、保育所入園などの集団生活開始等、麻疹ウイルスに曝露する可能性が高い環境下で生活せざるを得ない場合は、母体由来の麻疹に対する移行抗体がほぼ消失する生後9 か月から、予防接種法に基づかない任意接種でワクチン接種を受けることも検討すべきである。
今後、麻疹ワクチン未接種者に対する積極的な勧奨・接種によって、あらゆる年齢集団において市区町村単位での極めて高い接種率(95%超)が達成されると共に、諸外国のような「複数回接種」戦略を導入することによって、国内から麻疹を排除することも可能となる。すなわち、麻疹を排除するにはすべての小児、および成人の感受性者に対し、予防接種を行うことが肝要であるが、麻疹に対する免疫力の維持を目的とした「2 回目接種」を実施することで、1 回目の接種から漏れてしまった小児にも、当然受けるべき予防接種の機会が再度与えられる。
2.2.2 予防接種勧奨方法
予防接種の勧奨といえば、1 歳半、3 歳児健診や就学前健診の場を利用して行うと理解されていることが多い。しかしながら、1 歳早期に確実に接種できるようにするためには、このような年齢のチェックでは遅すぎるし、勧奨の機会としては回数も少ない。医師、看護師、保健師、保育士など子どもの健康に関わる立場にある者は、あらゆる機会を利用して、未接種者の把握と接種勧奨を行い、1 日も早くワクチンが接種できるように努めなければならない。医師、看護師、保健師、保育士等の職種においては、1 歳を過ぎた未接種者を確認した場合、麻疹ワクチンが接種されるまで確実に
追跡しなければならない。
2.2.3 ワクチンの保管・溶解方法8)
麻疹ワクチンは、弱毒化したウイルスを凍結乾燥させたワクチンであり、失活させないため5℃以下の冷蔵保存が必要である。低温であるほど活性が維持できるので冷凍保存のほうがより適している。ただし、溶解液は凍結すると破損する可能性があるので冷蔵保存が望ましい。また、溶解後のワクチンは時間と共に速やかに活性が失われるので注意したい。夏季の白昼を条件とすれば、ワクチンは溶解後30 分以内に接種しなければならない。したがって、高温に曝されたワクチンや溶解後長時間放置したワクチンは、失活している可能性があるので直ちに廃棄すべきである。
2.2.4 皮下注射の方法
旧厚生省の予防接種ガイドラインでは、皮下注射の接種部位は「原則として、上腕伸側に行う」とある。具体的には (1) 三角筋外側部:三角筋上で肩峰より外側の部位、(2) 上腕伸側(上腕後側)で下1/3 の部位:肩峰と肘頭を結ぶ線の下1/3 の部位の2 ヶ所がある。基本的にはどちらに接種してもいいが、橈骨神経の走行は避けるよう注意する。また、接種部位を揉むことはワクチン液の血管内への吸収を早めアレルギー反応を起こしやすくなるので、揉まないほうが良い。
2.2.5 接種後の経過観察
アナフィラキシーは通常接種後30 分以内に起こり、重症なものほど接種後短時間で起こる。したがって、アナフィラキシーの早期症状に対応するため、接種後最低30 分間は接種した施設で経過観察を行う必要がある。症状を認めた場合には、所見が改善ないしは消失することを確認してから帰宅させる。
重篤なアレルギー疾患を有する児ならびにこれまでのワクチン接種でアナフィラキシー反応を認めた児については、できれば接種後1〜2 時間は観察するのが望ましい。
2.2.6 アレルギーのある児への対応
麻疹ワクチンの利点は、ワクチンを接種した子どもの95%以上で麻疹抗体の産生が認められ、その後長期間にわたって麻疹の発症を免れることである。接種後に発熱や発疹などの副反応が出現することがあるが、これらは自然麻疹に罹患した場合と比較すると軽度であり、その発現頻度も低い。稀に、麻疹ワクチン接種後にアレルギー反応が出現する場合があるが、原則的にはアナフィラキシー以外のアレルギー反応はワクチン接種の妨げとはならない。しかしながら現在においても、児がアレルギー体質であるといった理由からワクチン接種がされずにいる状況が少なからず存在することは大きな問題である。以下、アレルギーを有する児に対するワクチン接種の方法および、接種後のアレルギー反応への対処方法を述べる。なお、過去の麻疹ワクチン接種において、主たるアナフィラキシーの原因のほとんどがゼラチンによるものであったという事実から、以下の点について明記する。
| 卵アレルギーであっても殆ど全ての児は麻疹ワクチンを問題なく接種できる |
アレルギー疾患には、アトピー性皮膚炎、喘息、蕁麻疹、食物アレルギー、アレルギー性鼻炎等、様々なものがあるが、麻疹ワクチン接種に際し問題となるのは、前述したように最も重篤な即時型・全身性のアナフィラキシー反応である。特に、過去のワクチン接種によって、アナフィラキシーを起こした既往のある児には特に注意が必要となる。麻疹ワクチンにも含まれる成分により、アナフィラキシーを起こしていたのなら、麻疹ワクチン接種は原則禁忌である。しかし、アレルギー疾患がある、あるいはアレルギー体質であるというだけでは予防接種の禁忌にはならず、予防接種を行うべきであると考えられる。以下、アレルギー疾患児に対するワクチンの接種方法を述べる9)。
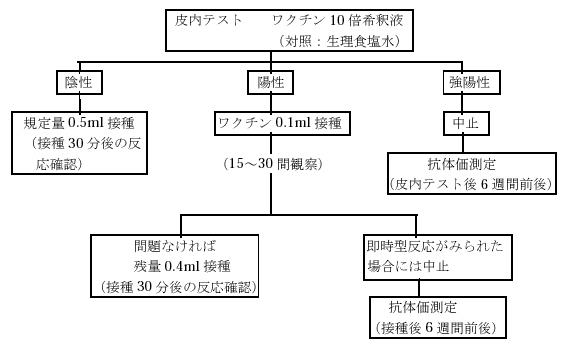
※皮内テスト:生理食塩水を用いてワクチン原液の一部を10 倍希釈液にし、その0.02 mlを前腕部に皮内接種する。判定は接種15 分後に行う。その際、対照として希釈に用いた生理食塩水を同時に接種すると、判定の際に有用である。
<皮内テストの判定基準(接種15 分後)>
| 膨疹径 | 発赤径 | |
| 陰性 − | 対照と変わらない | 対照と変わらない |
| 偽陽性 ± | 5〜8mm | 11〜19mm |
| 陽性 + | 9〜14mm | 20〜39mm |
| 強陽性 ++ | ≧15mm | ≧40mm |
・上記方法による麻疹ワクチン接種では、原則としては接種前に抗ヒスタミン剤の投与は行わないとされているが、主治医が必要と判断して投与される場合がある。
・偽陽性は規定量のワクチン接種を行っても副反応は認めないので、陰性の範囲を膨疹径8mm 以下、発赤径19mm 以下と考えてよい。
(参考)
皮内反応陽性者については、地域基幹病院に紹介して、ワクチン分割投与法などによるワクチン接種の可能性を検討することも一つの方法である。接種希望者のアレルギーが高度である場合には、ワクチン原液によるプリックテストを行い、陰性を確認してから100 倍希釈液で皮内反応を行っている施設もある10)。
皮内反応が強陽性でワクチン皮下接種ができなかった例や、あるいは麻疹ワクチン0.1 ml 接種にて即時型アレルギー反応が認められたため、残りのワクチン液を接種できなかった場合でも、体内に入った少量のワクチンによって麻疹抗体が獲得される場合があるため、後日必ず麻疹抗体価の測定を実施することを勧める。なお、このようにして麻疹抗体が獲得されても、その後の感染防御効果や抗体価の推移については不明であるため、このような例については長期的経過観察が必要と思われる。
2.2.6.1 アナフィラキシー反応への対応11)12)13)14)
1) アナフィラキシー反応とは
アナフィラキシーは通常接種後30 分以内に起こり、重症なものほど接種後短時間で起こる。
表2 アナフィラキシーの症状
| 皮膚症状 | 呼吸器症状 | 消化器症状 | その他 | |
| 軽症 | 掻痒感、限局した蕁麻疹 | 鼻閉、流涙、くしゃみ、耳鳴 | 口腔・咽喉頭の掻痒感、違和感 | |
| 中等症 | 広範囲の(顔面の)蕁麻疹、掻痒感、紅潮 | 咳嗽、喘鳴、軽度の呼吸困難 | 悪心、嘔吐、便意、尿意 | 不安感、熱感、眠気 |
| 重症 | 全身蕁麻疹、掻痒感、紅潮 | 喘鳴、嗄声、呼吸困難、チアノーゼ | 激しい嘔吐、激しい下痢、激しい腹痛 | ショック症状(血圧低下、四肢冷感)、不整脈、けいれん、意識消失 |
2) アナフィラキシー発生時の対応
まず、患者の状態をみて重症度を判断する。
・軽症の場合:アナフィラキシーの初期段階と考えて、抗ヒスタミン剤の内服、または静注(パモ酸ヒドロキシジン、商品名:アタラックスP、0.5mg/kg/回)を行い、経過を観察する。
・中等症の場合:胸部を聴診、パルスオキシメーターによる酸素飽和度(SpO2)を測定し、必要なら酸素を投与する。また、ソリタT1 号あるいは乳酸加リンゲル液で血管確保、血圧を測定し輸液量を調節する。
・中等症以上の全身症状がみられる時の治療ポイントは低酸素状態がある場合の酸素投与、早期のエピネフリン皮下注射である。0.1%ボスミン液(原液)0.005〜0.01ml/kg を使用する。アナフィラキシーの発症からエピネフリン皮下注射までの経過時間が予後を左右する。必要なら15 分後に再投与する。その他、抗ヒスタミン剤の静注(前述)、β2 刺激薬吸入(硫酸サルブタモール、商品名:ベネトリン、塩酸プロカテロール、商品名:メプチン)、アミノフィリン(商品名:ネオフィリン)4〜5mg/kg の静注、ステロイド(コハク酸プレドニゾロンナトリウム、商品名:注射用水溶性プレドニン)の静注などを必要に応じて行っていく。ただし、ステロイド、特にヒドロコルチゾンによってアナフィラキシーが起こる可能性もあるので投与の際は注意が必要である。
・重症の場合:人手を集め、呼吸状態を確認。低酸素状態がある場合は、酸素投与を行う。場合によっては気道確保が必要となる場合もある。各種モニタリング(SpO2、血圧、心電図など)を開始し、同時に血管確保、輸液、エピネフリンの皮下注射を行う。血液ガスで代謝性アシドーシス、心電図で心筋虚血、不整脈をチェックする。その他は基本的に中等症の時と同じである。
しかし、病床を持たない施設の場合、酸素投与、エピネフリンの皮下注射、血管確保、抗ヒスタミン剤の静注までが、処置できる限度と考えられるため、症状が悪化する兆しが認められる場合は、速やかに二次病院への転送を考えるべきである。
2.2.7 痙攣性疾患のある児への対応15)
2.2.7.1 熱性痙攣
1)対象
1. 熱性痙攣と診断された場合は、最終発作から2〜3 か月の観察期間をおけば2)の条件のもとで接種可能である。
2. 長時間けいれん(15 分以上発作が持続)の既往例は、小児科(小児神経)専門医が診察しその指示のもとで施行する。
| 上記の接種基準は、接種を受ける小児の状態や地域での麻疹流行の状況により、主治医の判断で変更(例:観察期間の短縮)が可能である。 |
2)予防接種実施の際の基本的事項
接種する場合には次のことを行う必要がある。
1. 保護者に対し、麻疹の予防接種の有用性、副反応(発熱の時期やその頻度他)、などについての十分な説明と同意に加え、具体的な発熱時の対策(痙攣予防を中心に)や、万一痙攣が出現した時の対策を指導する。
2. 原則として主治医(担当医)が個別に接種する。
3)発熱、痙攣に対する対策
麻疹ワクチン接種後、発熱(接種後数日〜12 日以内、特に7〜10 日に多い)を認めたらジアゼパム坐剤を予防的に投与する。
*ジアゼパムの使用法
(1) 薬剤;ジアゼパム坐剤(製品:ダイアップ坐剤4mg、6mg、10mg)
(2) 使用量; 0.4〜0.5mg/kg/回(最大10mg/回)
(3) 用法;37.5℃を越す発熱時に速やかに坐剤を投与する。初回投与後8時間経過後もなお38℃以上の発熱が持続する時は、同量を追加投与してもよい。通常、2 回投与で終了とする。状況により、3 回目を投与してもよいが、3 回目は初回投与から24 時間経過後とする。
注1)坐剤がない場合はジアゼパム経口剤(製品:セルシン、ホリゾン;散、錠、シロップ)でもよい。投与量は同量で、薬物動態は坐剤とほぼ同じである。
注2)解熱剤の併用:ジアゼパム坐剤と解熱剤の坐剤を併用する場合にはジアゼパム坐剤を投与後少なくとも30 分以上間隔をあける(解熱剤の坐剤の成分がジアゼパムの吸収を阻害する可能性があるため)。経口投与をする解熱剤は同時に使用してもよい。
2.2.7.2 てんかん
てんかんには、発熱で容易に痙攣重積発作を起こすものもあるので、基本的にはてんかんを治療している主治医ないしはその依頼のもとで個別に検討し、実施する。
2.2.8 未熟児への対応13)16)
1)接種時期
原則として、早産・低出生体重児であっても予防接種の時期は、暦月齢で受けることが勧められる。早産児ではむしろ母親からの移行抗体が少ないため、1 歳になったら直ちにワクチンを接種すべきである。ただし、出生後NICU 等での治療のためガンマグロブリンを投与している場合には、通常投与後3 か月、大量投与後は6 か月期間をあける(別項参照)。
2)投与量
早産・低出生体重児であってもワクチンの量は通常量を投与する。但し、30 週未満で出生した早産児では暦年齢で接種すると、抗体産生が少ないという報告もあるため、接種後4〜6 週に抗体価を測定し、低値の場合は追加投与を考慮すべきである。
2.2.9 輸血・ガンマグロブリン治療後の対応13)17)
麻疹予防接種は輸血または通常量(50〜150mg/kg/回)のガンマグロブリン投与後では、3 か月の期間をあける。また、川崎病や血小板減少性紫斑病などのように大量(1g〜2g/kg)のガンマグロブリンを投与された場合は6 か月の期間をあけ接種すべきである。ただし、麻疹抗体低力価の製品もあるため、地域や集団で麻疹の流行がある場合は、積極的に予防接種を行い、後に抗体価を測定することが望ましい。
2.2.10 感染症の児への対応
ウイルス感染症に罹患した児に予防接種を行う場合、一般にその感染症を引き起こしたウイルスによって、ワクチンに含まれる麻疹ウイルスの増殖を干渉されないように、感染症から十分に回復してから接種する方が望ましい。また、紛れ込み事故を避ける意味でも、感染症に伴う合併症発症の可能性がある時期をあけることも必要である。しかしながら、すべての感染症後の接種について方法が定まっているわけではないので、現実には接種医が個別に判断していくしかない。例えば、地域や集団で麻疹が流行している時は、早急に接種しておく方が望ましいと考えられる。一般に以下のようなことが言える。
1) 症状が軽微であり、合併症も比較的軽症な上気道炎、また胃腸炎などの場合は、接種することができる13)。
2) 手足口病、ヘルパンギーナ、突発性発疹などの場合は、治癒後2 週間以上あけて接種する。
3) 風疹、水痘、ムンプス等、また重症感染症などの場合は、治癒後4 週間以上あけて接種する。
4) ツベルクリン反応自然陽転判定後の児は、結核の治療が開始されておればワクチン接種を行うことができる。但し、偽陽性であったことが判明した場合はすぐに接種できる18)。
| * その他、ここには掲げていないが、基礎疾患を有する児で予防接種注意者に接種する場合は、それぞれの専門医および接種医の判断によることとなる。 |
参考文献(第2 部):
1) 2001(平成13)年度大阪感染症流行予測調査会報告
2) Vaccines (3rd ed). Plotkin SA , Orenstein WA (ed). W. B. Saunders company, 1999,p234
3) R−Book 2000 小児感染症の手引き:35−38
4) 化学療法の領域 中山哲夫 Vol.14 No.11 1998:52−58
5) 予防接種副反応報告書集計報告書:1995(平成7)〜2000(平成12)年度麻疹ワクチン副反応報告集計
6) モダンメディア 中山哲夫 Vol.48 2002:55−61
7) 小児科臨床 高山直秀 Vol.55 No.12 2002:289−295
8) 小児内科 崎山弘 Vol.32 No.10 2000:1481−1483
9) 小児科臨床 横田俊平他 Vol.55 増刊号 2002:1175−1180
10)小児科 多屋馨子 Vol.41 No.10 2000:1778−1785
11)小児内科 Vol.31 増刊号 1999:695-699
12)小児内科 Vol.32 No.10 2000:1584−1585
13)厚生労働省 予防接種ガイドライン
14)日本小児科学会雑誌 100 1996:1153−1155
15)小児科臨床 粟屋豊 Vol.55 増刊号 2002:1127−1132
16)R−Book 2000 小児感染症の手引き:54
17)小児内科 Vol.26 No.11 1994:1929−1933
18)予防接種の手引き(第八版) 近代出版、2000:175